La alergia se puede expresar con diferentes síntomas, agrupándose en distintas enfermedades como pueden ser el asma, la rinitis, conjuntivitis, dermatitis, urticaria y la más grave, la anafilaxia.
Como siempre en medicina, la herramienta más importante para el diagnóstico es la historia clínica: se deben detallar los antecedentes personales y familiares, el ambiente que les rodea, describir los síntomas, indagar sobre posibles desencadenantes… Si tu hij@ presenta síntomas compatibles de forma repetitiva, es recomendable que tu pediatra le derive a Alergología para identificar las posibles sustancias causantes de la clínica.
Las pruebas complementarias más utilizadas dentro de la alergia son las pruebas cutáneas, la analítica de sangre y las pruebas de provocación, siendo el estudio en la piel el primer método más habitual para esclarecer el diagnóstico.

¿En que consisten las pruebas cutáneas?
Las sustancias que producen alergia se llaman alergenos y son inocuas en la mayoría de las personas, pero en el alérgico producen una reacción inflamatoria cuyos síntomas serán diferentes según el órgano que se afecte, del grado de sensibilización y de la duración.
El alergeno al contactar con la inmunoglobulina IgE hace que se liberen mediadores inflamatorios de manera inmediata causantes de la enfermedad.
Las pruebas en piel serán positivas en aquell@s con IgE para el alergeno testado (también existen otros mecanismos que pueden producir reacciones más tardías, y que requerirán otro tipo de estudios).
¿Cómo se realizan?
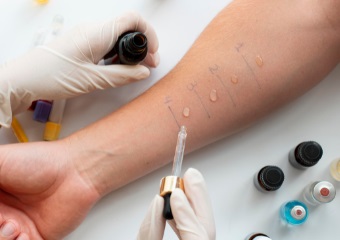
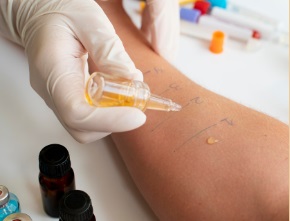
La técnica más utilizada es la llamada Prick-test. Se ponen los diferentes extractos de alergenos que se quieren investigar en la piel y con una lanceta se realiza una mínima punción para que se introduzca en la epidermis, siendo el lugar más utilizado el antebrazo. Los extractos se obtienen tras filtrar y purificar las proteínas de los componentes naturales (pólenes, caspa de animales, hongos …) Si no se dispusiera de ellos se podría utilizar la técnica prick-prick, puncionando directamente el alimento fresco con la lanceta y posteriormente la piel.
Si el niñ@ está sensibilizado se reproducirá la reacción inflamatoria a nivel local, observándose rojez y habón en pocos minutos (indicando que tiene IgE específica contra ese alergeno). Para poder decir que es alérgic@ debe ir acompañado de síntomas compatibles. Ejemplo: si se obtiene un prick positivo para manzana, pero le encanta comer manzanas y nunca ha tenido ningún tipo de clínica tras ello, no es alérgic@ !!, solo está sensibilizado (a este hecho se le denomina sensibilización subclínica o latente).

Ventajas de las pruebas en piel
Las pruebas cutáneas dan rápida información. Ya en la propia consulta se pueden determinar las sustancias implicadas, pudiéndose comenzar antes las medidas de evitación y plantear un tratamiento dirigido. Son más baratas que las IgE específicas determinadas en analíticas de sangre.
Son procedimientos seguros, aunque son frecuentes las molestias locales. En muy raras ocasiones pueden dar síntomas generalizados, siendo por lo general leve y con buena respuesta al tratamiento.
Hay gran número de alergenos disponibles, se pueden adaptar al ambiente y área geográfica en la que resida.
Finalmente, pueden proporcionar información sobre la gravedad y el pronóstico. Por ejemplo aquell@s con positividad a caseína (alérgicos a leche) y ovomucoide (alérgicos al huevo) tienen peor pronóstico. Lo mismo ocurre en los alérgicos sensibilizados a varios pólenes.
¿Cuándo se podría realizar el estudio?
Las pruebas se pueden realizar en cualquier momento de la vida. Sí, que sí, a cualquier edad. Es cierto que en los más pequeños y en los ancianos pueden ser menos reactivas.
En los lactantes, el tamaño del antebrazo podría limitar el número de alergenos a utilizar.
Se deben evitar zonas de dermatitis atópica que podrían interferir en la interpretación de la prueba. También se deberá retrasar el estudio varios días si se han utilizado fármacos, como por ejemplo antihistamínico unos 7 días o corticoides tópicos unas 2 semanas. Existen muchos que pueden interferir en la prueba, desde antigripales a antidepresivos, por lo que siempre se debe comentar con el especialista cualquier tratamiento. Se pueden consultar en:
https://seicap.es/wp-content/uploads/2022/05/Medicamentos-y-pruebas-de-alergia.pdf
Con el paso del tiempo, pueden ir surgiendo nuevas sensibilizaciones, por lo que en caso de persistir los síntomas o si hubiera empeoramiento tras mantenerse estable, el estudio se debería repetir.
No se recomienda realizarlas si no ha habido una reacción alérgica o si no existe clínica sugestiva, dado que no tienen capacidad de predecir futuras alergias. No se deberían realizar simplemente porque los padres o un herman@ sean alérgicos, ni previo a la administración de un fármaco nuevo por el miedo a que pueda tener una reacción.
NUNCA se debe retirar un alimento tolerado porque las pruebas cutáneas hayan sido positivas. De hecho, se podría perder dicha tolerancia al alimento y desencadenar una alergia en el futuro.
Referencias:
– Enfamilia, de la Asociación Española de Pediatría.
– El libro de las enfermedades alérgicas, Fundación BBVA.
– Medicamentos y pruebas de alergia, de la Sociedad Española Alergología Pediátrica (SEICAP).